Beim Hallux limitus und Halux rigidus handelt es sich um eine Arthrose im Bereich des Großzehengrundgelenks. Verschleißbedingt finden sich hier häufig knöcherne Ausziehungen (Exostosen), v.a. am oberen, streckseitigen Bereich des Mittelfußköpfchens.
Im Allgemeinen befindet sich die Großzehe im Stand in einer Streckstellung von ca. 15-20 Grad. Die volle Streckfähigkeit im Großzehengrundgelenk erreicht normalerweise 55-75 Grad, die Beugefähigkeit liegt bei ca. 20 bis 30 Grad. Der Verschleiß des Gelenkknorpels (Arthrose) kann zur kompletten Einsteifung und Verknöcherung des Gelenks (Ankylose) führen.
Häufige Beschwerden
Ein Hallux limitus schränkt die Beweglichkeit des Großzehengrundgelenks ein; vor allem Abrollbewegungen sind sehr schmerzhaft. Bei fortschreitender Erkrankung verstärken sich die Schmerzen und die Beweglichkeit des Großzehengrundgelenks nimmt immer mehr ab – bis hin zur völligen Einsteifung des Gelenks (Hallux rigidus).
Stadium I
Im ersten Stadium ist die Funktion des Großzehengrundgelenks eingeschränkt, eine verschleißbedingten Gelenkveränderung lässt sich auf dem Röntgenbild noch nicht erkennen.
Stadium II
In diesem Stadium verschlimmern sich die Funktionseinschränkungen. Auf Röntgenbildern sind degenerative Gelenkveränderungen sichtbar.
Stadium III
Im Stadium III ist das Vollbild der Arthrose ausgeprägt, mit Knochenwucherungen, vorwiegend am oberen Rand, und Schmerzen bei Bewegungen. Die chronische Arthrose kann sich zu einer akuten Gelenkentzündung entwickeln (Arthritis).
Stadium IV
Im Stadium IV ist das Gelenk vollkommen steif (Ankylose).
Häufige Ursachen
Ursachen für einen Hallux limitus bzw. Hallux rigidus können Traumata sein, erworbene oder angeborene orthopädische Fehlstellungen, Verkürzungen oder Erkrankungen der Achillessehne und der Plantarfaszie (eine Sehnenplatte an der Fußsohle) sowie Gelenkerkrankungen, z.B. Gicht.
Diagnostik
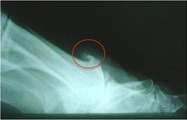
Konservative Therapie
Je nach Stadium behandeln wir einen Halux limitus mit Physiotherapie und speziellen Einlagen. Bei einer akuten Gelenkentzündung, aber noch ausreichender Beweglichkeit, können Medikamente oder Injektionen (Hyaluronsäure, ACP etc.) in das Großzehengrundgelenk die Schmerzen lindern.
Operative Therapie
Zeigt die konservative Therapie keinen Erfolg oder ist ein weiter fortgeschrittenes Stadium erreicht, ist in der Regel eine operative Therapie notwendig. Dabei gelten drei grundlegende Prinzipien: gelenkerhaltend, gelenkersetzend oder gelenkversteifend.
Die Art der operativen Behandlung hängt davon ab, ob ein Gelenk und dessen Funktion noch erhalten werden kann, oder ob ein versteifender Eingriff erforderlich ist. Grundsätzlich ist es wichtig, einen Halux limitus in einem möglichst frühen Stadium zu erkennen, um gelenkerhaltend operieren korrigieren zu können.
Operationstechniken
1. Gelenkerhaltend
Zunächst tragen wir Knochenvorsprünge (Exostosen) im Gelenk ab, die v. a. Abrollbewegungen einschränken (Cheilektomie). Damit verbessern wir die Beweglichkeit und reduzieren Schmerzen. Exostosen befinden sich vorwiegend im Bereich des streckseitigen ersten Mittelfußköpfchens. Beim Abtragen betrachten wir auch die Gelenkfläche des ersten Mittelfußknochens. Liegt ein Knorpelverschleiß vor, versuchen wir, mit Mikrofrakturierungen oder subchondralen Bohrungen (unter dem Knorpel) die Neubildung von Ersatzknorpel anzuregen. Eine Verbesserung der Abrollbewegung sowie eine gleichzeitige Druckentlastung des Gelenks kann auch mit einer Osteotomie (Operationsverfahren mit gezielter Knochendurchtrennung) erzielt werden. Dabei korrigieren wir die Gelenkflächenstellung durch Entnahme eines Knochenkeils im Bereich des ersten Grundgliedes mit streckseitiger Basis (Operation nach Kessel-Bonney). Dieses Verfahren ist jedoch nur im Frühstadium des Hallux rigidus erfolgreich und wird oft mit o.g. OP-Techniken kombiniert.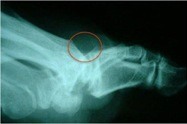
2. Gelenkersetzend
Mittlerweile ist auch der Ersatz des Großzehengrundgelenks durch ein künstliches Gelenk (Endoprothese) möglich, das die Beweglichkeit erhalten kann. Ähnlich wie bei Hüft- und Knieprothesen kann die auch diese Prothese nach einer gewissen Zeit auslockern. Je nach Modell können dann bestimmte Komponenten ausgetauscht oder das Gelenk versteift werden.3. Gelenkversteifend
Als letzte Möglichkeit kommen gelenkresezierende oder gelenkversteifende Verfahren mittels Schrauben/Drähten oder Platten zum Einsatz (Arthrodese). Auch wenn im Großzehengrundgelenk keine Beweglichkeit mehr vorhanden ist, gewährleistet die Versteifung die Stabilität des innenseitigen Fußgewölbes, sorgt für eine gute Gewichtsverteilung auf den Mittelfuß und lindert den Arthroseschmerz.OP-Verlauf
1. Vorstellung in unserer Sprechstunde:
- Patientengespräch
- Körperliche Untersuchung
- MRT
- Röntgenaufnahme
- Diagnosestellung
- Vereinbarung eines OP-Termins
- Ab- bzw. Umsetzen von blutverdünnenden Medikamenten (z. B. Aspirin, Plavix, Marcumar)
2. Präoperative Vorbereitung:
- Chirurgisches Aufklärungsgespräch
- Anästhesieaufklärung
- Blutabnahme
3. Nachbehandlung (behandlungsabhängig):
- Die Entlassung erfolgt bei ambulanten Eingriffen nach der Operation, bei stationären Eingriffen in der Regel nach 2 Nächten
- Entfernung der Wunddrainage am Tag nach der OP
- Physiotherapie am OP-Tag
- Die weitere postoperative Behandlung wird individuell auf die die persönliche Situation der Patientin/des Patienten (Sport, Aktivitätsniveau, Risikofaktoren, berufliche Exposition) abgestimmt.
- Regelmäßige Wundkontrollen
- Schmerzmedikation
Nachbehandlung
Bei gelenkerhaltender Therapie
Die Nachbehandlung richtet sich immer nach der jeweiligen Operationstechnik. Bei der gelenkerhaltenden Therapie ist eine Thromboseprophylaxe nötig, so lange die Patientinnen und Patienten Unterarmgehstützen nutzen, um den Fuß nur teilweise zu belasten. Bis zum Abschluss der Wundheilung sollten sie zunächst einen Verbandsschuh mit flexibler Sohle sowie nach streckseits zügelnde Verbände (Hohmanscher Verband) tragen. Danach sind bequemere Schuhe möglich.
Bei gelenkversteifender Therapie
Bei der gelenkversteifenden Therapie müssen die Patientinnen und Patienten bis zum Abschluss der Wundheilung Unterarmgehstützen nutzen und eine Unterschenkelgipsschiene tragen. Speziell bei der Verwendung moderner winkelstabiler Platten können sie im Anschluss für weitere 4 bis 6 Wochen mit einem stabilen Therapieschuh unter Vollbelastung gehen.