Wenn anhaltende Belastungen und starker Verschleiß zu irreparablen Schäden führen, ist ein Schultergelenkersatz oftmals unumgänglich.
Beim Sport, aber auch bei manchen Alltagstätigkeiten wirken starke Kräfte auf das Schultergelenk. Bei einer fortgeschrittenen Arthrose (Omarthrose) mit sehr starken Schmerzen und erheblichen Bewegungseinschränkungen, kommt daher nur noch ein künstlicher Gelenkersatz für Betroffene in Frage.
Häufige Beschwerden
Häufige Ursachen
Ursachen, die zu einem Schultergelenkersatz führen können
Die häufigsten Ursachen einer Arthrose des Schultergelenks sind Mikro- und Makrotraumata (Sehnen- und Bandverletzungen). Beim Verschleiß des Schultergelenks wird der Knorpelüberzug von Schulterpfanne und Oberarmkopfkopf abgerieben. Dadurch verschmälert sich der Gelenkspalt und die Abriebprodukte führen zu einer Entzündung des Gelenks. Bei starkem Verschleiß kommt es zur Zystenbildung und zu einer Verdichtung (Sklerose) des Knochens.
Diagnostik
Konservative Therapie
Bei der konservativen Therapie eines Schultergelenksverschleißes setzen wir auf folgende Maßnahmen:
- Physikalische Therapie
- Krankengymnastik zur Lockerung und Kräftigung der Muskulatur und Mobilisation des Gelenks, zur Prophylaxe und Beseitigung von Kontrakturen sowie zur Verbesserung der Beweglichkeit.
- Bewegungsbad: Durch Reduktion des Eigengewichts ist ein belastungsreduziertes Training bei normalen Bewegungsabläufen möglich.
- Schmerzmedikation (Analgetika und Antirheumatika): vorwiegend Salizylate bzw. nichtsteroidale Antirheumatika (Diclofenac, Ibuprofen etc.), Coxibe (Rofecoxib, Celecoxib).
- Intraartikuläre Injektionen mit Lokalanästhetika, kristallinem Kortison, Hyaluronsäure und/oder Eigenblut (Orthokin und ACP).
Operative Therapie
Bringen die konservativen Therapiemaßnahmen keine Besserung, empfehlen wir den Schritt zu einem Schultergelenkersatz.
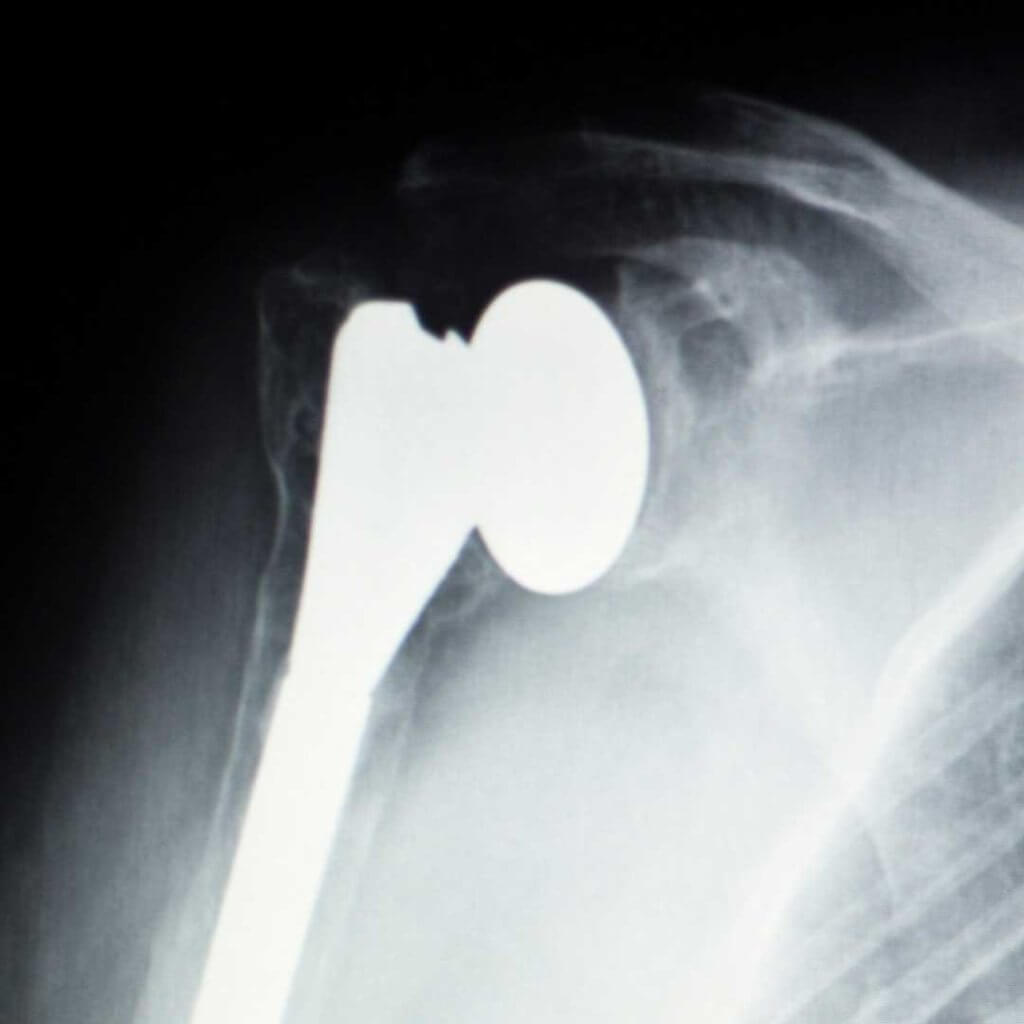
Bei der Schultergelenkprothetik gibt es zwei Möglichkeiten. Für welche wir uns entscheiden, hängt von der Knochenqualität und dem Alter der Patientin bzw. des Patienten ab. Die postoperativen Ergebnisse unterscheiden sich nicht.
1. Kappenprothese (metaphysäre Prothese)
Neuere Prothesenmodelle zeigen gute Erfolge bei Verschleiß des Oberarmkopfs. Bei diesem schaftfreien knochensparenden Verfahren wird nur ein Teil des Oberarmkopfs ersetzt – das verringert das intraoperative Trauma. Die Prothese stützt sich nicht im Schaft sondern an der Methapyse (Wachstumszone des Knochens) Je nach Schädigung der Gelenkpfanne, kann diese ebenfalls ersetzt werden. Kappenprothesen sind allerdings nicht bei jeder Art von Arthrose möglich.
2. Inverse Prothesen
Häufig werden bei Schultergelenkarthrose Schaftprothesen eingesetzt. Voraussetzung ist, dass die muskuläre Führung des Schultergelenks (Rotatorenmanschette) weitestgehend intakt ist und die Schulter ausreichend stabilisieren kann. Ist dies z.B. als Folge eines Unfalls nicht gegeben und alle anderen operativen Methoden (Muskelverlagerung) sind ausgeschöpft, besteht die Möglichkeit, eine Inversen-Prothese zu implantieren. Bei diesem Prothesentyp werden die anatomischen Verhältnisse der Pfanne und des Oberarmkopfs vertauscht. Die Rekonstruktion bzw. Verlagerung des Schulterkappenmuskels ermöglicht es der Patientin/dem Patienten den betroffenen Arm 90 Grad zur Seite zu heben – so kann die Schulter wieder viele wichtige alltägliche Bewegungen ausführen.
Die Verankerung der Prothesen kann auf unterschiedliche Weise erfolgen:
Zementiert:
- Die Implantate werden mit antibiotikahaltigem Zement am Knochen fixiert.
Zementfrei:
- Die Implantate werden mittels „Pressfit-Technik“ passgenau eingesetzt. Der Knochen wächst durch eine besondere Beschichtung an der Prothese an diese heran.
Kombiniert:
- Eine Komponente wird zementiert, die andere zementfrei implantiert.
OP-Verlauf
1. Vorstellung in unserer Sprechstunde:
- Patientengespräch
- Körperliche Untersuchung
- Röntgen
- ggf. MRT
- Diagnosestellung
- Entscheidung über OP-Methode
- Vereinbarung eines OP-Termins
2. Präoperative Vorbereitung:
- Ab- bzw. Umsetzen von blutverdünnenden Medikamenten (z. B. Aspirin, Plavix, Marcumar)
- ggf. Eigenblutspende
- Internistische Untersuchung
- Gefäßcheck
- ggf. Knochendichtemessung
- Aufklärungsgespräch
- Narkosegespräch
- Planung der poststationären Rehabilitation
3. Stationäre Aufnahme:
- erfolgt am Operationstag
4. Nachbehandlung:
- Dauer des stationären Aufenthalts ca. 6 Nächte
- Entfernung der Drainage am 2. Tag nach der Operation
- Krankengymnastische Behandlung ab dem 1. Tag nach der Operation
- Röntgenkontrolle
- Gefäßcheck
- Weiterbehandlung: Entlassung zur ambulanten Rehabilitation bzw. Verlegung in die ausgewählte Reha-Klinik zur Anschlussheilbehandlung
- Kontrolluntersuchung ca. 6 Wochen nach Operation
Für den überwiegenden Teil der Patienten schließt sich nach dem Klinikaufenthalt ein 3- bis 4-wöchiger stationärer Aufenthalt in einer Rehabilitationsklinik an – mit dem Ziel, die Beweglichkeit zu verbessern und die Muskulatur wiederaufzubauen. Eine ambulante Behandlung ist in geeigneten Fällen möglich.
Kombinierbare Verfahren
Akupunktur zur post-operativen Schmerztherapie